2型糖尿病とは?
 食生活の乱れ、運動不足といった長年の生活習慣、遺伝、過度のストレスなどを原因として、起こる糖尿病です。40歳以上の方に多く発症します。
食生活の乱れ、運動不足といった長年の生活習慣、遺伝、過度のストレスなどを原因として、起こる糖尿病です。40歳以上の方に多く発症します。
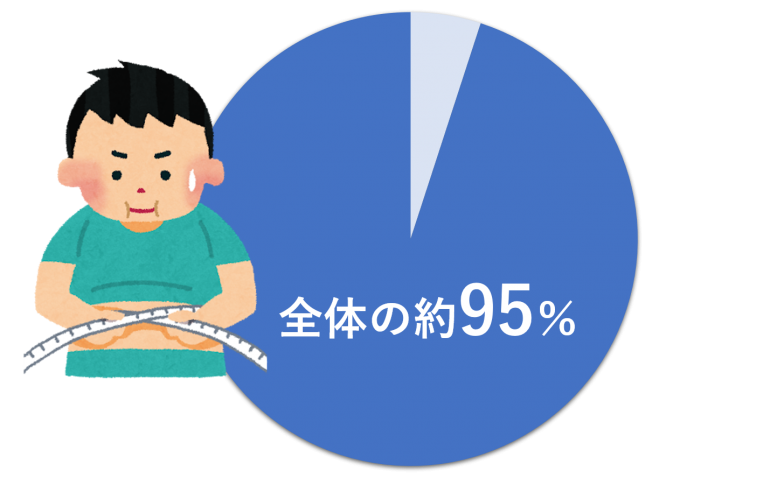
いわゆる“生活習慣病としての糖尿病”はこの2型糖尿病を指し、国内での糖尿病のうち95%以上を占めています。
特に初期にはほとんど症状がなく、頻尿や多尿、疲れやすさ、体重減少などが認められる場合には、かなりの進行が疑われます。
治療では、食事療法と運動療法を柱とし、薬を使わずに血糖をうまくコントロールできることもあります。十分な血糖コントロールができない場合には、経口の糖尿病薬、または必要に応じてインスリン療法を行います。
2型糖尿病の原因
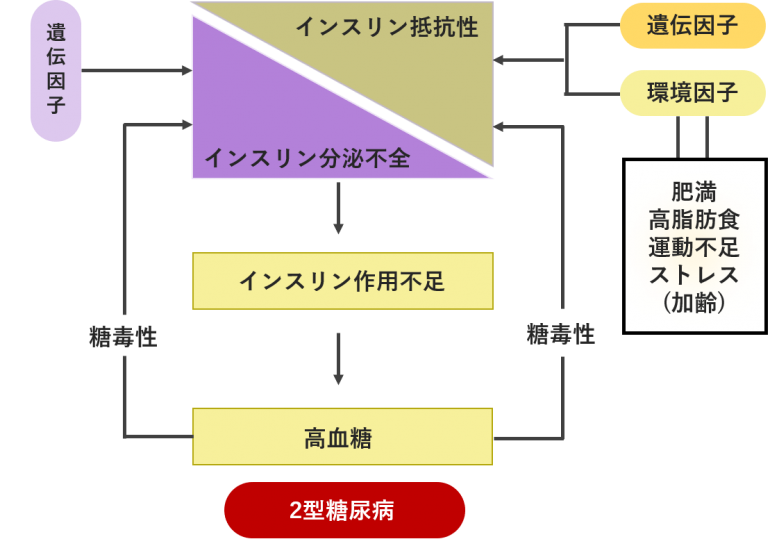
2型糖尿病は、生活習慣の乱れ、遺伝、過度のストレスなどを原因として、インスリンの分泌量が出にくくなる(インスリン分泌障害)、あるいはインスリンが効きにくくなる(インスリン抵抗性)ことで発症します。
生活習慣の乱れとしては、以下のようなものが挙げられます。
- カロリー過多の食事
- 飲み過ぎ
- 運動不足
- 睡眠不足
- 不規則な生活リズム
- 肥満
2型糖尿病で気を付けなければならない合併症
糖尿病のおそろしさは、その合併症にあると言っても過言ではありません。
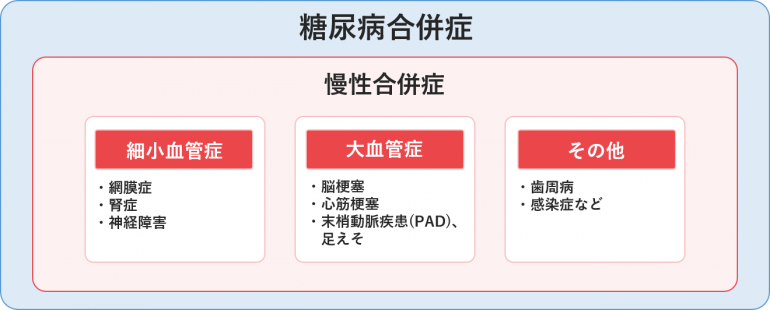
最悪の場合には失明に至る糖尿病網膜症、週3回4~5時間の人工透析が必要になることもある糖尿病腎症、さまざまな全身症状をきたす糖尿病神経障害に加え、脳梗塞、狭心症・心筋梗塞、末梢動脈疾患などの大きな血管にかかわる障害のリスクが高まります。
2型糖尿病の治療
 糖尿病の治療のなかで最も重要なのは、薬剤や治療法の選択ではなく、患者さん自身が糖尿病という病気を理解し、怖い合併症が進行しないための生活習慣(食事運動療法)を患者さんと患者さんのご家族が理解することだと痛感しています。
糖尿病の治療のなかで最も重要なのは、薬剤や治療法の選択ではなく、患者さん自身が糖尿病という病気を理解し、怖い合併症が進行しないための生活習慣(食事運動療法)を患者さんと患者さんのご家族が理解することだと痛感しています。
当院では、患者さん自身が糖尿病と向き合い、治療へのモチベーションを引出し、維持することで結果を出すことが重要だと考えており、以下のような取組みを行っています。
良好な血糖管理を実現させるために
- クラウドシステムを利用した血糖管理
- セルフタイトレーションでの血糖管理
- 患者さん一人一人に合わせた食事療法と運動療法
クラウドシステムを利用した血糖管理
当院ではアークレイ社のクラウドシステムを利用した血糖管理を行なっています。
詳細はクリニックにてお問い合わせください。
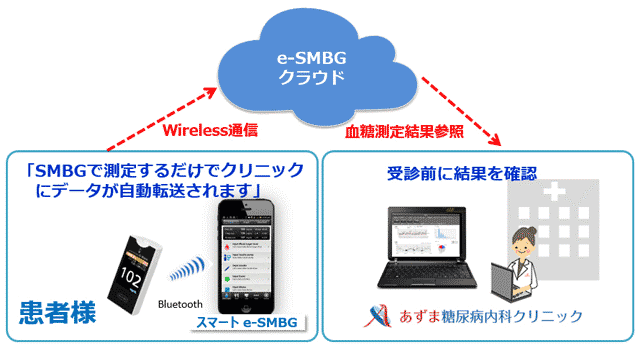
クラウドシステムの特長
- 受診前に結果をデータが確認出来るので患者様と共にデータ確認が可能です
- 仕事が忙しく受診ができない場合でもクリニックでデータが確認できますので的確なアドバイスが可能です
クラウドシステムの利用に費用はかかりません
各種グラフ
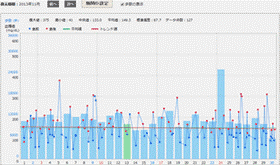
血糖値グラフ
血糖値の推移を確認できます
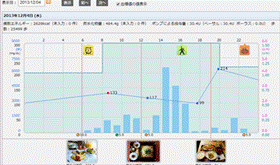
デイリーグラフ
食事内容の確認が可能です
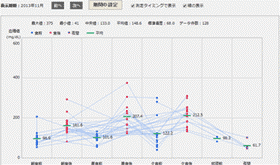
日内変動グラフ
時間帯毎の血糖値を確認できます
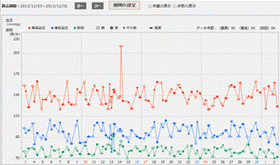
血圧グラフ
血圧の推移を確認できます
eSMBGのダウンロード
LINEやメールで血糖管理を行うことも
 アプリを使うのはちょっと…という方やスマートフォンをお持ちでない方に対しては、LINEやメールでの血糖管理にも対応しております。ちょっとしたことでも適宜連絡を取り合っていることで患者様のモチベーション維持にも繋がり、日常生活の中での問題解決にも繋がります。
アプリを使うのはちょっと…という方やスマートフォンをお持ちでない方に対しては、LINEやメールでの血糖管理にも対応しております。ちょっとしたことでも適宜連絡を取り合っていることで患者様のモチベーション維持にも繋がり、日常生活の中での問題解決にも繋がります。
セルフタイトレーションでの血糖管理
SMBG(自己血糖測定)などを行い、患者さんご自身で血糖値を管理しながら、インスリンを使用している患者さんについては、インスリンの単位数を患者さんご自身に決めてもらっています。(Self Titration(セルフタイトレーション)=自己調整)
BOTの場合、インスリンは1日1回打ちというシンプルな特性があるため自己管理が可能です。朝空腹時血糖をみることで、必要基礎インスリンの単位を決めていただきます。細かく単位数を変更し、患者さんご自身が血糖を感じることで、低血糖の予防とモチベーションの維持につながります。
また、毎日の血糖値とインスリンの単位数を記入したSMBGノートを外来時にチェックいたします。
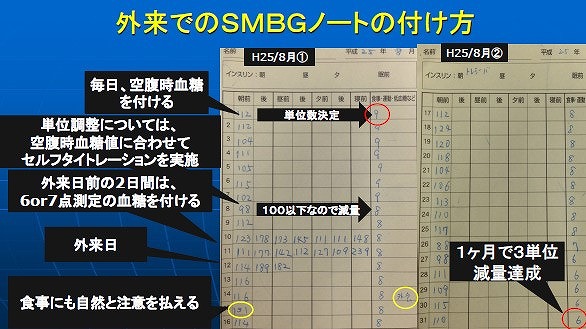
患者さん一人一人に合わせた食事療法と運動療法
2型糖尿病の治療においては、食事療法と運動療法が柱となります。ただ、食事の量やバランスに気をつけるのも、運動を習慣づけるのも、どちらも一般的には「面倒なこと」ですよね。当院では、患者様一人一人のお身体の状態、ライフスタイルに合わせた、無理のない食事療法・運動療法を提案します。
クラウドシステムを利用した血糖管理、セルフタイトレーションでの血糖管理で、患者様に寄り添いながら、やる気を引き出しながら、辛さよりも治療の効果や楽しみに焦点が合うようなバックアップをいたします。
当院の食事療法
 野菜→タンパク質・脂質→糖質の順に食べる、よく噛む、間食を控える、食べ過ぎてしまったときの対処など、簡単に始められる工夫とその意味をお伝えし、その上で一人一人に合った量・内容の食事をご提案します。
野菜→タンパク質・脂質→糖質の順に食べる、よく噛む、間食を控える、食べ過ぎてしまったときの対処など、簡単に始められる工夫とその意味をお伝えし、その上で一人一人に合った量・内容の食事をご提案します。
当院の運動療法
 患者様の好き・嫌いや運動機能、スポーツ歴、現在のライフスタイル(肉体労働・デスクワーク・家事)に応じて、取り入れやすい・続けやすい運動療法をご提案します。
患者様の好き・嫌いや運動機能、スポーツ歴、現在のライフスタイル(肉体労働・デスクワーク・家事)に応じて、取り入れやすい・続けやすい運動療法をご提案します。
食後の適度な運動により、食後の高血糖の改善が期待できます。
インスリンについて
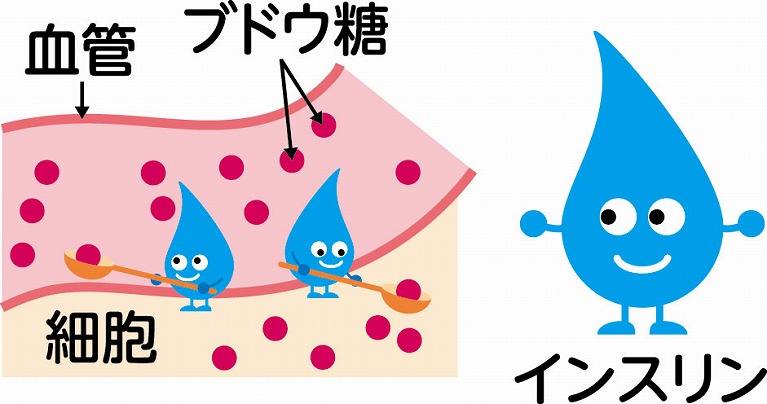 インスリンは血糖値を調整するホルモンです。生体に必要不可欠なエネルギー源であるブドウ糖は、食物から摂取されます。そして、食事によって血糖値が過剰に上がると、インスリンというホルモンが膵臓のランゲルハンス島β細胞から分泌されます。
インスリンは血糖値を調整するホルモンです。生体に必要不可欠なエネルギー源であるブドウ糖は、食物から摂取されます。そして、食事によって血糖値が過剰に上がると、インスリンというホルモンが膵臓のランゲルハンス島β細胞から分泌されます。
インスリンは、血糖値を下げるホルモンですが、ブドウ糖を破壊して血糖値を下げているわけではなく、インスリンには、血液中のブドウ糖を細胞内に送り込む働きがあり、その結果として血糖値が下がります。 そして、インスリンによってブドウ糖が主に脳や肝臓、筋肉、脂肪組織へと送り込まれます。その細胞に入ったブドウ糖が、細胞を動かずエネルギー源として使われたり、脂肪やグリコーゲンに変換されて貯蓄エネルギーとして蓄えられるのです。
糖尿病は「すい臓からのインスリンの分泌が遅い病気」
健康な方は、食事を始めるとすぐインスリンが分泌されます。そのため、食事を開始してから食後まで、血糖値の上昇を抑えることができています。
一方、糖尿病の方は、食事を始めて脳がそのことを認識しても、すい臓の機能が低下しているため、すぐにインスリンが分泌されません。結果、血糖値が上昇し、食後もなかなか下がらないのです。
野菜→タンパク質・脂質→糖質の順に食べたり、ゆっくりよく噛んで噛むことが良いとされているのには、こういった理由があります。
当院ではこのように、「なぜ○○が良いのか・悪いのか」ということを患者様一人一人にお伝えしております。そうして理解を深めていくことで、「食べる順番に気をつけよう」「ゆっくりよく噛んで食べよう」といった意識が、自然に高まっていきます。
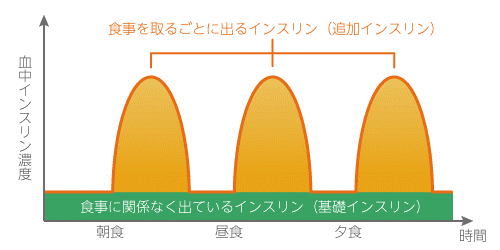
インスリンの働きと注射の種類
インスリンには、食事をとるごとに出るインスリンと食事に関係なく出ているインスリンの2種類があり、それぞれ不足している分を注射で補うことができます。
1型糖尿病の方は、インスリンを作っている膵臓の機能障害により体内のインスリンが完全に不足するためインスリン注射が欠かせません。
一方、2型糖尿病の方は、インスリンが膵臓から出にくくなったり、血糖値の上昇が抑えることができなくなり、インスリン注射が必要になりますが、症状によって必要な場合とそうでない場合があります。
インスリン製剤の種類
インスリン製剤は大きく3つの種類に分けられます。
当院では、2型糖尿病の場合は、基本的に1回/日のみでいい基礎インスリンしか使用しません。
インスリンは3回/日以上用いて治療(インスリン強化療法)することで確実に血糖が低下するといわれています。
ただ、私は2011年頃より、追加インスリンを使用する代わりに、食前薬(α-GI、グリニド)を用いる治療法を積極的に採用しています。
つまり、食前薬で食後血糖を制御し、基礎インスリンで空腹時血糖を制御する治療法です。
当院では、インスリン療法からの卒業(離脱)を目指しております
 「インスリン療法は一生続くもの」というイメージが根強く残っています。しかし、こと2型糖尿病においては、そのイメージは誤りだと言えます。
「インスリン療法は一生続くもの」というイメージが根強く残っています。しかし、こと2型糖尿病においては、そのイメージは誤りだと言えます。
糖尿病は、すい臓が疲れ切ってしまい、インスリンが十分に機能していない(出るタイミングが遅い)病気です。適切な食事療法・運動療法・薬物療法で、疲れたすい臓が再び元気に働ける環境を整えてあげれば、インスリンを卒業(離脱)することが可能です。
インスリン療法においても、当院では1日1回の基礎インスリンの投与に留め、追加インスリンは使用しません。代わりに食前薬で食後の血糖コントロールを行い、必要最小限のインスリン量を適切なタイミングで補充していきます。
このことで、より効果的にインスリン療法からの卒業を図ることができるのです。
今回、インスリン離脱の実際を動画にまとめましたので是非ご覧ください。
糖尿病治療の流れ
①問診表を記入
 まずは問診票に記入していただいた上で、看護師から問診をさせていただきます。 患者様が現在どのような状況で来院されたのか、現在までの治療歴などをお伺いします。
まずは問診票に記入していただいた上で、看護師から問診をさせていただきます。 患者様が現在どのような状況で来院されたのか、現在までの治療歴などをお伺いします。
②必要な検査を実施
 糖尿病の患者様に関しては、初回に必要と思われる検査(尿糖・血糖値・1,5AG・HbA1c・高脂血症(中性脂肪、LDLコレステロール、 HDLコレステロール)・肝機能・腎機能・身長・体重など)を行います。
糖尿病の患者様に関しては、初回に必要と思われる検査(尿糖・血糖値・1,5AG・HbA1c・高脂血症(中性脂肪、LDLコレステロール、 HDLコレステロール)・肝機能・腎機能・身長・体重など)を行います。
③看護師、管理栄養士による食事療法や運動療法など生活指導の説明
 当院では、治療に直結するような、血液検査を院内で行っており、結果が出るまでの時間を利用して、 スタッフにて、糖尿病の食事療法や運動療法について詳しく指導いたします。患者様お一人お一人にあわせた療養指導を行います。
当院では、治療に直結するような、血液検査を院内で行っており、結果が出るまでの時間を利用して、 スタッフにて、糖尿病の食事療法や運動療法について詳しく指導いたします。患者様お一人お一人にあわせた療養指導を行います。
④医師による診察
 検査結果をもとに、診察をいたします。 糖尿病の患者様については、血糖値の自己管理の方法や食事療法、運動療法について、お薬の詳しい説明など当院での治療方法のポイントをわかりやすくご説明いたします。
検査結果をもとに、診察をいたします。 糖尿病の患者様については、血糖値の自己管理の方法や食事療法、運動療法について、お薬の詳しい説明など当院での治療方法のポイントをわかりやすくご説明いたします。
⑤定期的な通院
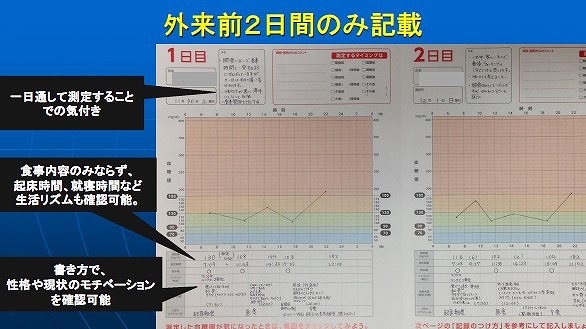
 月1回をベースに通院していただきSMBGノートを確認し、血糖のコントロール状態をチェックいたします。 SMBGノートは、外来日前の2日間は、朝・昼・晩・就寝前の6~7回の血糖値をつけていただきます。
月1回をベースに通院していただきSMBGノートを確認し、血糖のコントロール状態をチェックいたします。 SMBGノートは、外来日前の2日間は、朝・昼・晩・就寝前の6~7回の血糖値をつけていただきます。
2型糖尿病のよくあるご質問
私の父が糖尿病なのですが、糖尿病は遺伝するのでしょうか?
2型の糖尿病は遺伝がしやすいといわれています。糖尿病家系の方は、食事などはなるべく気をつけることをおすすめいたします。
2型糖尿病と診断がついた時、空腹時血糖値は100ちょいでしたが、数か月で20ずつ上がってきています。薬なしの経過観察でしたが、すぐに受診した方がいいのでしょうか?
すぐに受診することをおすすめします。
空腹時血糖値が上がるということは食後血糖値が上がっていることがほとんどです。
食後に血糖値が下がりづらくなっているため、空腹時でも血糖値が上がってしまいます。
また、血糖値が110を越えると正常な値ではなく、126を越えると糖尿病という診断になります。
さらに、痩せ型体型の方で血糖値が上がってしまっている方は食後血糖値が相当上がってしまっていると予想され、糖尿病の可能性が高くなります。
2型糖尿病で現在糖質制限していたのですが、糖質制限を辞めたくて糖質を摂るようになったら血糖値が高くなってしまってやめることができません。どうすれば普通食に戻せるのでしょうか…?
過度な糖質制限は体に負担があります。糖質を朝やお昼に摂っていただき、その後に運動をすることが大事になります。その分、夜は血糖値が下がりにくくなるため、糖質を控えていただくことが大事になります。
インスリンは自分の身体からインスリンが全然でてないから必要なのですよね?
残念ながら、1型糖尿病の患者さんについては、インスリンが枯渇している状況の方が多いです。
しかし、多くの患者さんが2型糖尿病であり、またその中でもほとんどの方がインスリンは残存していると考えています。
重要なのは、インスリンが出ていないのではなく、出るタイミングが遅れているということです。
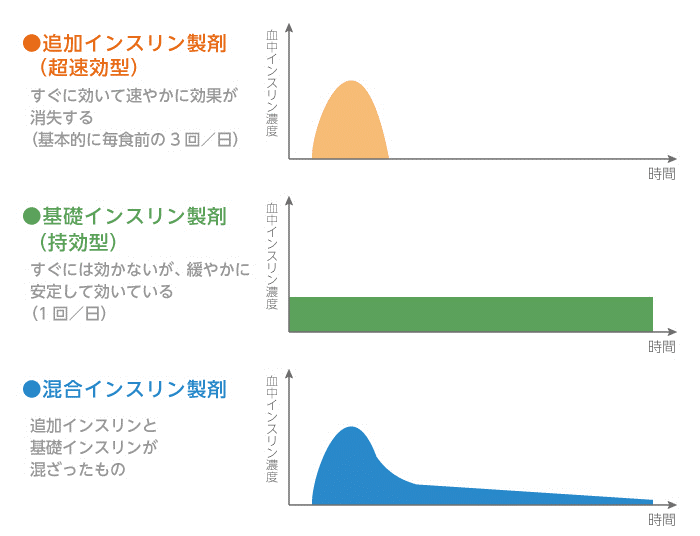
インスリンの種類について教えてください。
追加インスリン(超速効型)
すぐに効いて速やかに効果が消失する(基本的に毎食前の3回/日)
基礎インスリン(持効型)
すぐには効かないが、緩やかに安定して効いている(1回/日)
当院では、基本的に1回/日のみでいい基礎インスリンしか使用しません。
インスリンは3回/日以上用いて治療(インスリン強化療法)することで確実に血糖が低下するといわれています。
ただ、わたくしは2011年頃より、追加インスリンを使用する代わりに、食前薬(α-GI、グリニド)を用いる治療法を積極的に採用しています。
つまり、食前薬で食後血糖を制御し、基礎インスリンで空腹時血糖を制御する治療法です。
(詳細はこちら)
この治療法は、専門的はBOT(Basal Suported Therapy)とよばれますが、一般的にBOTは内服薬としては、SU剤やビグアナイド剤といった内服薬が使用されることが多いようです。
インスリンを始めると一生やめられないんですよね?
罹病期間(糖尿病を発病してからの時間)が重要にはなってきますが、罹病期間10年未満の患者さんのほとんどは一時的にインスリンが必要でもその後不要になってくることが多いと思っています。 インスリンを使用する意義は、高血糖状態で機能不全状態に陥った自分の膵臓を休める(外からの補充)ことですので、高血糖状態が改善することで、膵臓の機能が回復してくることによって、インスリンの必要量は減少しています。 もちろん、患者さんの生活習慣が乱れていないという前提はありますが、世間一般で思われている以上の患者さんがインスリンから離脱されています。
具体的に述べますと、当院の場合、インスリン離脱までの期間(インスリン療法を受けていた期間)は、1年以下が66名(57%)、3カ月以内が29名(25%)、5年以上が27名(24%)、20年以上が5名(4%)という内訳になっています。
これらのデータから分かるのは、長期間インスリン療法を受けていた方でも、インスリンからの離脱は十分に可能だということです。



















